
header_wirbelsaeule
Wirbelsäulenbeschwerden – Ursachen erkennen, gezielt behandeln
Beschwerden an der Wirbelsäule gehören zu den häufigsten Gründen für Schmerzen im Alltag. Viele Menschen leiden im Laufe ihres Lebens unter Rücken-, Nacken- oder Kreuzschmerzen. Diese können plötzlich auftreten oder sich über längere Zeit entwickeln.
Die Ursachen sind vielfältig: Häufig spielen muskuläre Verspannungen, Fehlhaltungen, einseitige Belastungen oder Bewegungsmangel eine Rolle. Auch Verschleißerscheinungen, Bandscheibenprobleme oder Blockierungen einzelner Wirbelsäulenabschnitte können Beschwerden auslösen.
Oft sind nicht nur einzelne Strukturen betroffen, sondern das Zusammenspiel von Muskeln, Gelenken und Bindegewebe gestört. Schmerzen können dabei auch in andere Körperregionen ausstrahlen – zum Beispiel vom Rücken in die Beine oder vom Nacken in die Schultern und Arme.
Unser Ansatz: ganzheitlich und funktionell
In unserer Praxis betrachten wir Wirbelsäulenbeschwerden ganzheitlich. Ziel ist es, nicht nur die Symptome zu behandeln, sondern die Ursachen der Beschwerden zu erkennen und gezielt anzugehen.
Dazu kombinieren wir bewährte Diagnostik – wie moderne Ultraschall- und Röntgenuntersuchungen – mit funktionellen Analysen, beispielsweise der Wirbelsäulenvermessung und Ganganalyse. So können Fehlbelastungen und Bewegungsmuster genau erfasst werden.
Auf dieser Grundlage entwickeln wir ein individuelles Behandlungskonzept. Je nach Befund kommen unter anderem manuelle Medizin, Akupunktur, Stoßwellentherapie sowie neuromuskuläre Trainingstherapie zum Einsatz.
Ziel der Behandlung
Unser Ziel ist es, Schmerzen zu lindern, Beweglichkeit zu verbessern und die Stabilität der Wirbelsäule nachhaltig zu fördern. Durch eine gezielte Therapie und aktive Mitarbeit können Beschwerden häufig deutlich reduziert und erneuten Problemen vorgebeugt werden.
Die Bandscheibe ist eine ringförmige Struktur zwischen den Wirbelkörpern mit gallertigem Kern in der Mitte. Wölbt sich der Gallertkern (Nucleus pulposus) durch den vorgeschädigten Faserring, spricht man von einem Bandscheibenvorfall. Der Bandscheibenvorfall kann dann Nervenwurzeln und/oder das Rückenmark komprimieren.
Die häufigsten Bandscheibenvorfälle gibt es im Bereich der Hals- und Lendenwirbelsäule. Die Prognose ist im Wesentlichen gut. Die meisten Patienten werden unter konservativer Therapie in etwa einem Jahr beschwerdefrei. Längerfristige Verläufe sind jedoch möglich.
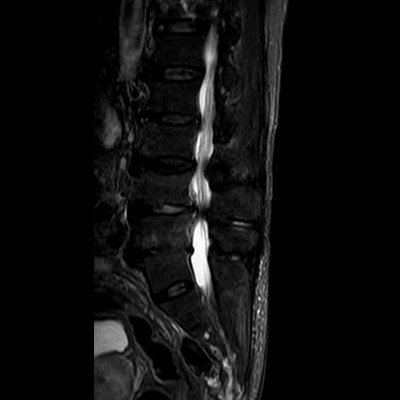
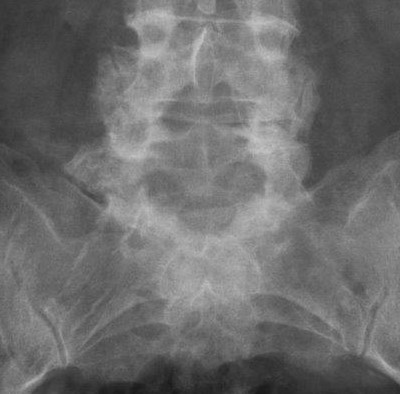
Ein anderes Wort für Facettengelenksarthrose ist die Spondylarthrose. Durch einen Verschleiß dieser Gelenke kommt es im Verlauf zu Schmerzen und einer Instabilität im betroffenen Segment. Am häufigsten sind Facettengelenksarthrosen in den Segmenten L4/5 und L5/S1 und an der Halswirbelsäule zwischen C3-5 lokalsiert. Die Spondylarthrose ist dabei häufig Ausgangspunkt eines verschleißbedingten Wirbelgleitens (degenerative (Pseudo-) Spondylolisthesis) sowie Basis einer Spinalkanal- oder auch Recessusstenose. Grundsätzlich ist die Spondylarthrose an sich selbstlimitierend. Die Beschwerden enden also häufig ohne Einflüsse von außen. Problematischer sind die Folgeerscheinungen mit Verengungen der neuralen Strukturen (siehe Verschleißkaskade).
Lokalisierte Verengungen des Spinalkanals im Bereich der Brust- und Halswirbelsäule aufgrund von verschleißbedingten Veränderungen, z.B. einem verknöcherten Bandscheibenvorfall. An Beschwerden können Gangstörungen angegeben werden. Ebenfalls sind Funktionsstörungen und Missempfindungen an den Fingern oder Zehen möglich, z.B. kann die Fähigkeit mit Messer und Gabel zu essen aufgrund einer zunehmenden Ungeschicklichkeit eingeschränkt sein.
Die Grobkraft kann eingeschränkt sein mit Fallenlassen von Gegenständen und Nachlassen der Greiffunktion. Auch ein Verlust der Sensibilität kann auffällig sein. Der Altersgipfel liegt zwischen 50 und 60 Jahren. Unbehandelt tritt häufig ein schleichendes Voranschreiten der Symptome auf mit geringer Wahrscheinlichkeit einer spontanen Besserung.
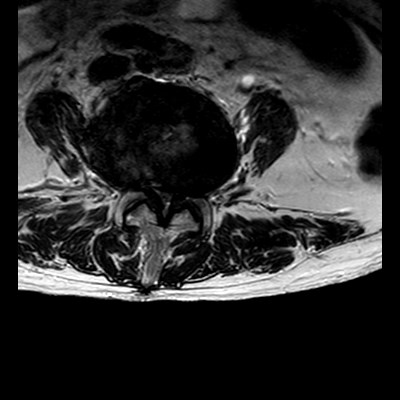
Spinalkanalstenosen sind Einengungen des Spinalkanals auf knöcherner oder ligamentärer Basis. Durch die Verengung entsteht Druck auf das Rückenmark oder eine Nervenwurzel und dadurch entstehen Beschwerden. Die Spinalkanalstenose ist somit der Endpunkt der degenerativen Kaskade der Wirbelsäule. Die Beschwerden sind damit über lange Zeit langsam zunehmend. Symptome sind eine belastungsabhängige Ausstrahlung der Schmerzen in die Beine und in der Folge eine Einschränkung der Gehstrecke (Claudicatio spinalis).
Die Beschwerden können sich durch Vornüberbeugen oder Hinsetzen (Entlordosierung der Lendenwirbelsäule) bessern. Oft sind Begleiterkrankungen vorhanden wie ein Diabetes mellitus, eine Polyneuropathie oder Arthrosen der großen Gelenke. Die Therapie kann – wenn die Schmerzen beherrschbar sind und sich keine neurologischen Ausfallserscheinungen vorliegen – konservativ erfolgen.
Die Spondylolisthese bezeichnet das Gleiten eines Wirbelkörpers über den darunterliegenden nach vorne. Die Ursachen sind vielfältig: Manche Formen sind angeboren, aber auch aufgrund von Tumoren, unfall- oder verschleißbedingt können diese auftreten.
Eine Einteilung der Schweregrade kann nach Meyerding erfolgen. Im Hinblick auf Beschwerden werden Rückenschmerzen mit oder ohne Ausstrahlung in die Beine angegeben. Das Ausmaß der Beschwerden ist häufig unabhängig vom Gleitgrad durch Kompensationsmechanismen. Von diagnostischer Seite erfolgt zunächst die Durchführung einer Röntgendiagnostik zur Diagnosestellung.
Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Turnstile. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Facebook. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Instagram. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von X. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen