

header_schulter
header_schulter
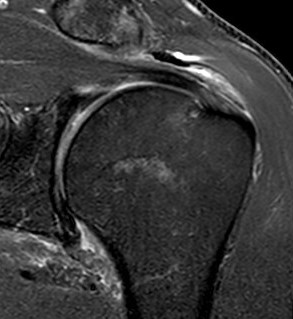
Impingement-Syndrom bedeutet übersetzt: „Engpass-Syndrom“. Der Raum für die Sehnen unter dem Schulterdach wird zu eng. Dafür gibt es verschiedene Ursachen. Der Raum unter dem Schulterdach kann mechanisch durch knöcherne Veränderungen, die sich im Laufe des Lebens entwickeln, eingeengt sein. Es kann auch sein, dass der Oberarmkopf höher unter das Schulterdach steigt und damit den Raum verschmälert. Dies kann aufgrund einer Sehnenverletzung oder aufgrund von Veränderungen in der Kapsel, z.B. bei Überkopfsportlern, geschehen.
Die sogenannte Rotatorenmanschette besteht aus mehreren Muskeln bzw. deren Sehnen: M. supraspinatus, M. infraspinatus, M. subscapularis und M. teres minor. Am häufigsten finden sich Sehnenrisse im Bereich der Supraspinatus-Sehne. Diese können entweder durch einen Unfall oder Sturz auftreten.
Bei einer Vielzahl von Patienten bleiben solche Risse der Rotatorenmanschette jedoch unentdeckt und dann meist auch ohne Beschwerden, da die Schulter sich an die fehlende Aktivität der Rotatorenmanschette über die Zeit adaptiert.
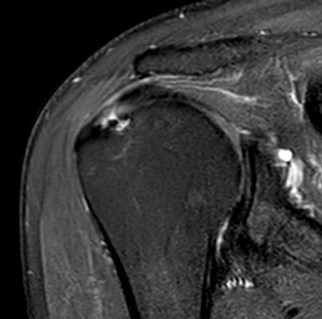
Verletzung des Schultereckgelenkes treten häufig durch einen direkten Sturz des Patienten auf die Schulter auf, etwa beim Mountainbike fahren. Hierbei gibt es verschiedene Schweregrade. Das Verletzungsspektrum reicht von der einfachen Prellung, über eine Teilzerreißung der Gelenkkapsel und einzelner Bänder bis hin zur kompletten Ausrenkung des Gelenkes mit Hochstand des Schlüsselbeines und Weichteilbeteiligung.
Die Verletzung wird durch die körperliche Untersuchung festgestellt. Anschließend ist eine genauere Betrachtung des Verletzungsausmaßes in Röntgenaufnahmen möglich. Die Sonographie und die Kernspintomographie spielen in der Diagnostik eine untergeordnete Rolle.
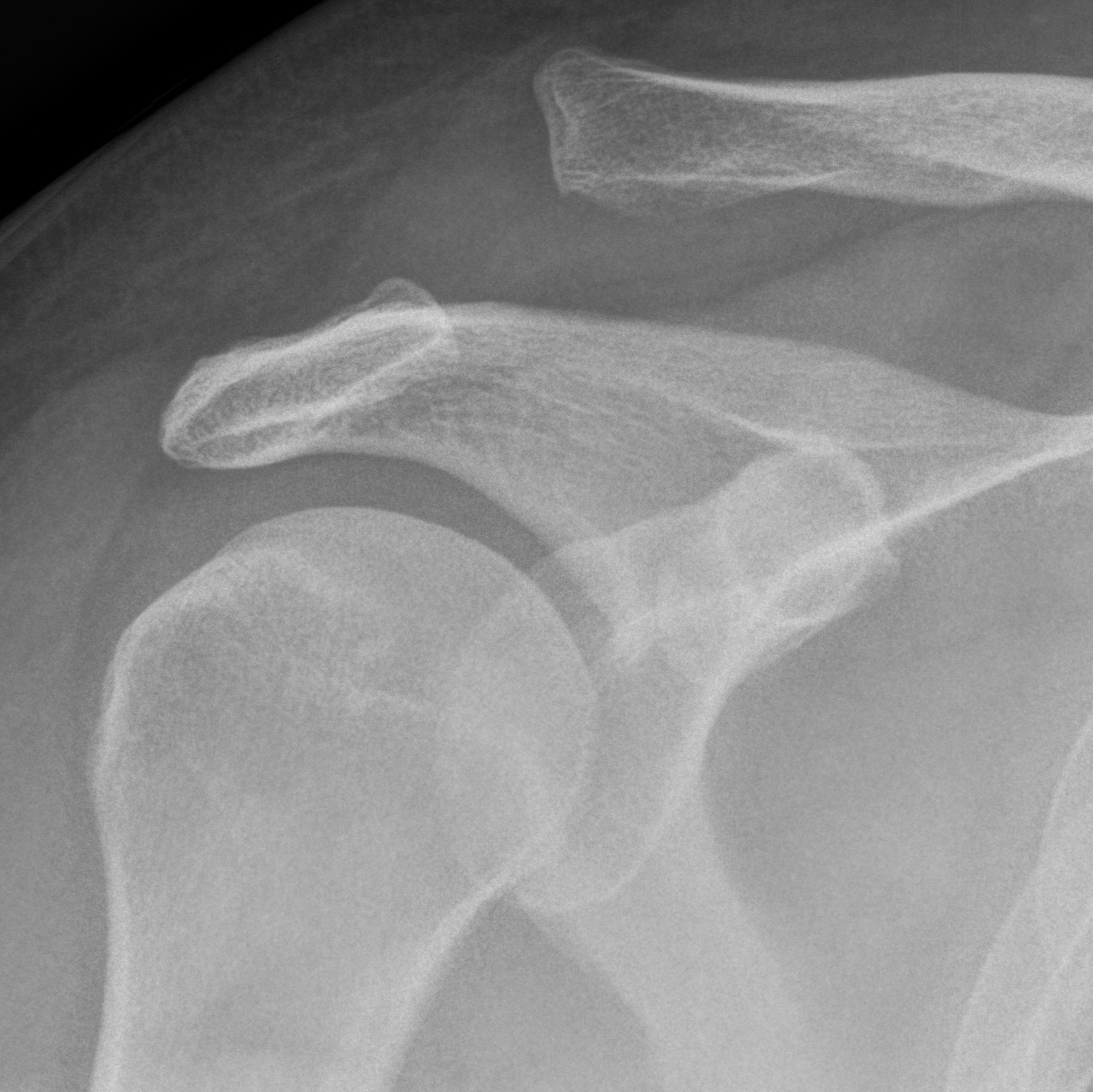
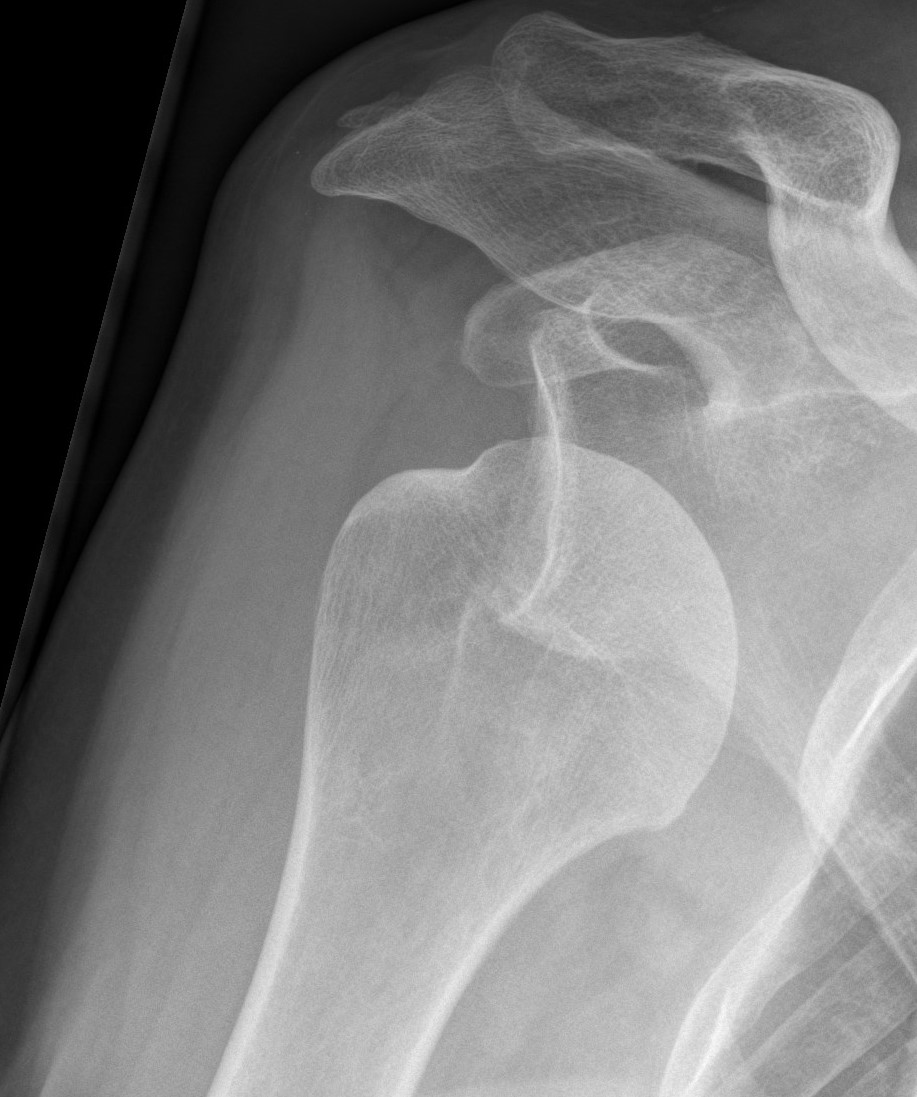
Die häufigste Form einer ausgerenkten Schulter ist die Ausrenkung nach vorn. Deutlich seltener tritt sie auch nach hinten auf. Die Gründe für eine ausgerenkte Schulter sind vielfältig. Bei manchen tritt sie im Rahmen einer allgemeinen Weichheit des Bindegewebes und der Gelenke auf. Dann ist das Gelenk auch häufig in mehrere Richtungen instabil.
Bei anderen sind die anatomischen Gegebenheiten so, dass eine Ausrenkung begünstigt wird. Wiederum andere haben eine gesunde Schulter und erleiden einen schweren Unfall, so dass die Schulter ausrenkt. Problematisch beim Ausrenken ist zum einen, dass wichtige Strukturen, wie Gefäße und Nerven, geschädigt werden können. Daher ist eine vorsichtige und gelenkschonende Wiedereinrenkung notwendig.
Zum anderen führen wiederholte Ausrenkungen zu einer Destabilisierung des Gelenkes. Dies begünstigt weitere Ausrenkungen und auf längere Sicht einen vorzeitigen Gelenkverschleiß. Die Diagnose erfolgt zunächst anhand der körperlichen Untersuchung und des Röntgenbilds.
Die Arthrose des Schultergelenkes wird je nach Form entweder als Omarthrose oder als Defektarthropathie bezeichnet. Arthrosen können sich aber auch nach Knochenbrüchen entwickeln, dann werden sie als posttraumatisch bezeichnet.
Die Beschwerden entwickeln sich über die Jahre. Zunächst ist die Bewegbarkeit des Schultergelenkes leicht schmerzhaft. Mit der Zeit nehmen die Beschwerden zu. Treten die Schmerzen zunächst nur nach Belastungen und Bewegung auf, so treten die Beschwerden in höheren Stadien auch in Ruhe auf. Der globale Status des Schultergelenkes wird im Röntgen am besten sichtbar. Hier lässt sich das Ausmaß der Arthrose gut sichtbar machen. Gegebenenfalls ist eine ergänzende Kernspintomographie der Schulter sinnvoll, um den Status der Rotatorenmanschette und begleitende Erkrankungen darzustellen. Die Therapie wird zunächst konservativ durchgeführt.
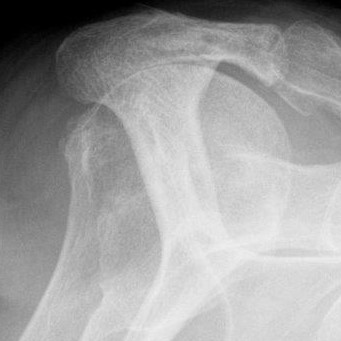
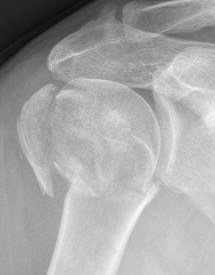
Brüche des Oberarmkopfes treten in den verschiedensten Variationen auf. Die Schwere und die Form des Bruches sind von mehreren Faktoren abhängig: ein hochenergetischer Unfall (wie z.B. ein Motorradunfall) führt zu einem anderen Verletzungsmuster als ein Niedrigenergie-Unfall (wie etwa ein Sturz).
Zudem führen Alter, Knochenstruktur und Vorerkrankungen des Patienten zu unterschiedlichen Bruchmustern. Die Diagnose wird primär durch die körperliche Untersuchung gestellt. Hierbei sollen auch Begleitverletzungen von Gefäßen und Nerven erkannt werden.
Das Röntgen gibt Aufschluss über die Form des Bruches und das Ausmaß der Verschiebung der Fragmente. Manchmal ist eine Computertomographie notwendig, um den Bruch noch genauer darzustellen.
Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Turnstile. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Facebook. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Instagram. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von X. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen