

header_knie
header_knie
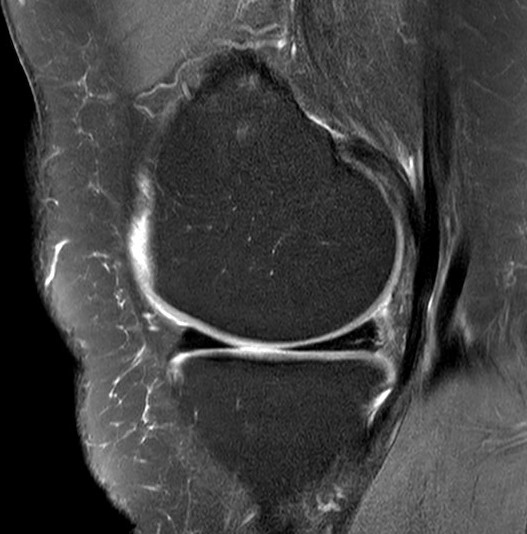
Im Kniegelenk sind zwei Menisken zu finden: ein Innenmeniskus und ein Außenmeniskus. Die Menisken gelten als Stoßdämpfer im Kniegelenk. Sie gleichen die knöchernen Unebenheiten aus und sorgen für eine ausgewogene Lastverteilung. Des Weiteren stabilisieren sie das Kniegelenk.
Der Innenmeniskus ist hierbei stärker mit der Kapsel verwachsen als der beweglichere Außenmeniskus. Verletzungen treten daher häufiger im Bereich des Innenmeniskus auf. Rotationen mit axialer Belastung aber auch Bagatellbewegungen bei bereits verschleißbedingt geschädigtem Meniskus sind typische Traumamechanismen. Zudem treten Verletzungen im Rahmen von begleitenden Knochenbrüchen auf.
Es gibt verschiedene Rissformen des Meniskus, die je nach Art des Verletzungsmechanismus, Alter des Patienten und Zustand des Kniegelenkes/des Meniskus variieren.
Das vordere Kreuzband ist neben dem hinteren Kreuzband der zentrale Pfeiler im Kniegelenk. Zusammen mit der Kapsel, den Menisken und den Seitenbändern stabilisiert es das Kniegelenk.
Ein Riss des vorderen Kreuzbandes ist eine schwere Verletzung für das Kniegelenk. Häufig treten auch Begleitverletzung am Kapsel-Band-Apparat, in der Muskulatur oder an Knorpel und Menisken auf.
Kreuzbandrisse entstehen bei axialer Belastung mit Drehbewegungen des Kniegelenkes oder auch im Rahmen von Frakturen des Kniegelenkes. In den Ballsportarten ist es eine Verletzungen, die häufiger auftritt, da hier die Belastungen des Kniegelenkes besonders hoch sind.
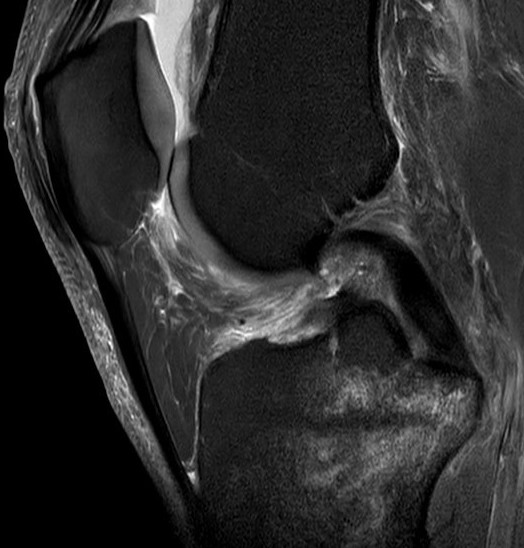
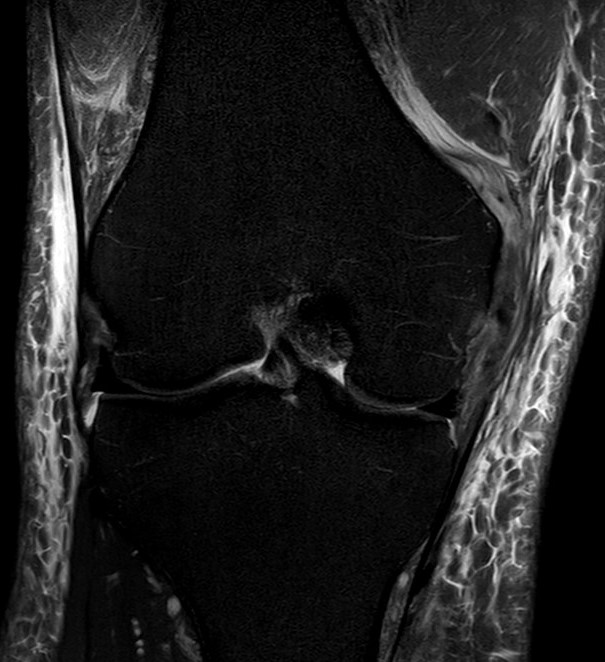
Die Seitenbänder des Kniegelenkes besitzen einen komplexen Aufbau und können in erster Näherung in einen Innenband- und einen Außenbandkomplex eingeteilt werden. Der Innenbandkomplex läßt sich in drei weitere Teile unterteilen: den oberflächlichen Anteil (superficial MCL), den tiefen Anteil (deep MCL) und das hintere Schrägband (POL). Auch der Außenbandkomplex läßt sich weiter unterteilen: den Tractus iliotibialis, das eigentliche Außenband und der M. popliteus mit dem Arcuatumkomplex. Eine Verletzung zeigt sich durch Schmerzen, Schwellung und Bewegungseinschränkung des Kniegelenkes. In der Untersuchung des Kniegelenkes können äußere Verletzungszeichen sichtbar sein wie Prellmarken oder Blutergüsse. Des Weiteren kann im Rahmen einer Begleitverletzung ein Kniegelenkserguss auftreten. Die klinische Stabilitätsprüfung dient dazu Instabilitäten zu detektieren, die Hinweise auf die verletzten Strukturen liefern.
Das ITB-Syndrom bezeichnet einen Beschwerdekomplex im Bereich der Knieaußenseite im Verlauf des Tractus iliotibialis. Kommt es hier zu einer Reizung, sind Schmerzen auf der Außenseite des Kniegelenkes die Folge. Insbesondere beim Laufen/Joggen treten die Beschwerden häufig auf, so dass sich der Name „Läuferknie“ etabliert hat. Ursächlich für die Reizung ist ein wiederholtes Reiben der Sehnenplatte des Tractus iliotibialis am Oberschenkelknochen nahe des Kniegelenkes.
Die Ursachen sind vielfältig. Aus funktioneller Sicht kann es insbesondere beim Laufen in Folge einer zu schwachen Becken- und Gesäßmuskulatur zum Absinken des Beckens der Gegenseite kommen, so dass durch die daraus resultierende Fehlstatik eine Überlastungserscheinung resultiert.
Das kann bedeuten, dass die Schmerzen auch erst dann auftreten, wenn die Muskulatur ermüdet ist. Aus statischer Sicht können O-Beine dieses begünstigen. Auch bestimmte Fußfehlstellungen können zu einer Fehlstellung des Kniegelenkes führen und damit ein vermehrtes Reiben des Tractus iliotibialis verursachen.
Eigentlich ist die Patellarsehne keine Sehne, sondern ein Band. Dieses verläuft zwischen Kniescheibe und Schienbein. Ist das Band überlastet, kann es zu Schmerzen im vorderen unteren Kniebereich kommen. Insbesondere die hohen Belastungen bei Sprungsportarten und/oder eine zu schnelle Steigerung der sportlichen Belastung sind hier ursächlich. Es kommt zu Schmerzen unter Belastung.
Das Treppensteigen oder Heruntergehen macht Schmerzen im vorderen Anteil des Kniegelenkes. Diagnostisch kann eine Röntgenuntersuchung des Kniegelenkes durchgeführt werden. Hier erhält man eine Übersicht über den generellen Gelenkstatus und über eventuell vorhandene Verknöcherungen.
Ein lokalisierter Knorpelschaden bezeichnet eine umschriebene Schädigung des Knorpels. Im Gegensatz zur Arthrose ist der übrige Knorpel im Gelenk intakt. Ein lokalisierter Knorpelschaden kann durch einen Unfall, wie zum Beispiel bei einem Riss des vorderen Kreuzbandes als Begleitverletzung, entstehen.
Aber auch ohne Unfall sind begrenzte Schädigungen möglich, wie zum Beispiel bei einer Osteochondrosis dissecans. Beschwerden und Schmerzen werden in etwa auf den beschädigten Bereich projiziert.
Des Weiteren kann das Knie schmerz- und schwellungsbedingt in der Bewegung eingeschränkt sein.
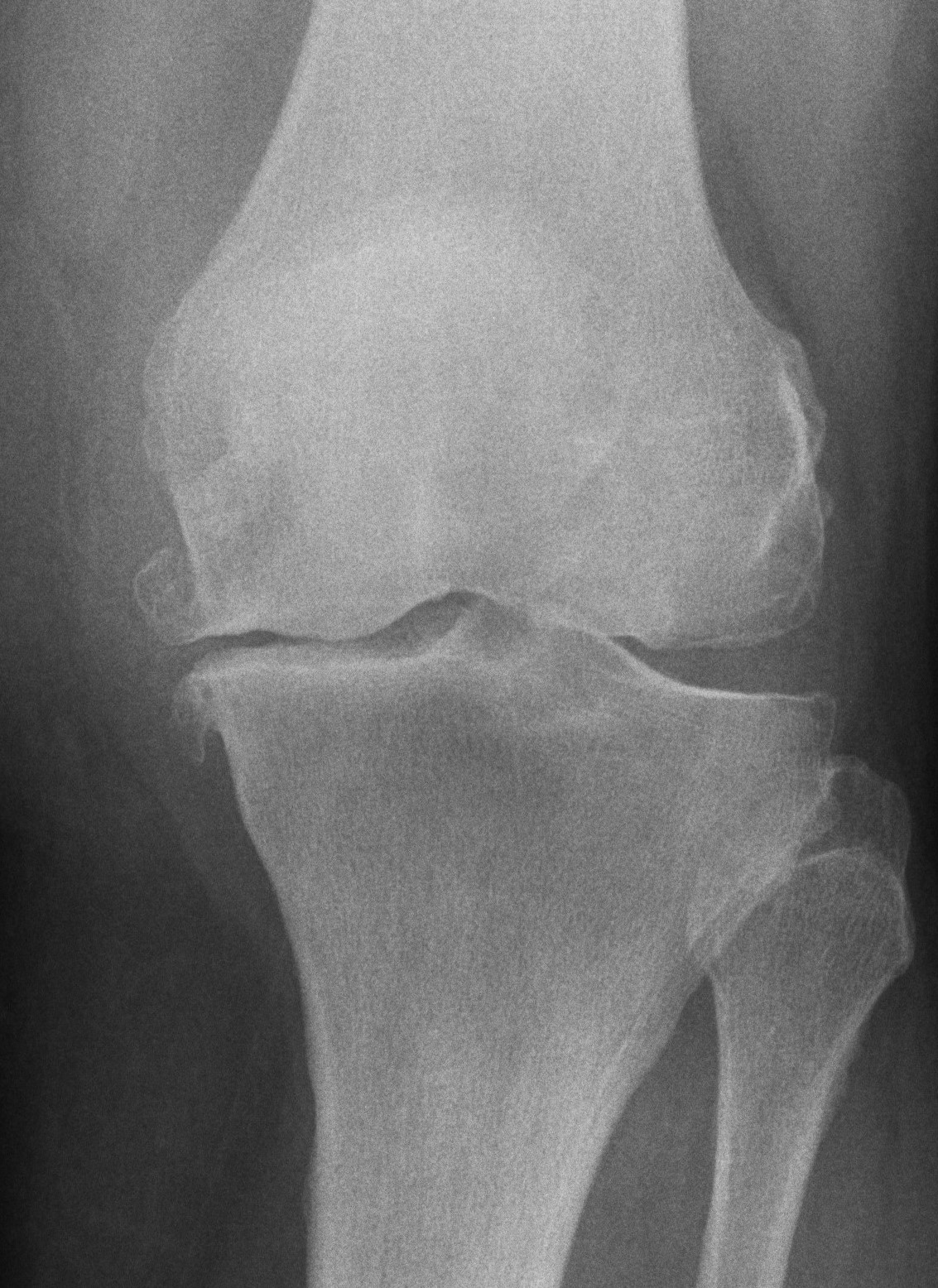
Die Arthrose des Kniegelenkes beschreibt einen vorzeitigen Gelenkverschleiß mit einem Aufbrauchen der Knorpelflächen und der Menisken. Dadurch dass der Körper sich adaptiert kommt es zu Umbauvorgängen im Gelenk. Diese sind ab einem gewissen Stadium auch von außen sichtbar, z.B. mit einer Formveränderung/Verplumpung des Gelenkes und manchmal auch in einer zunehmenden Achsabweichung.
Die Beschwerden bestehen in erster Linie aus Schmerzen, Bewegungseinschränkungen sowie Gelenkblockierungen und können zunächst nur unter Belastung auftreten. Manchmal braucht es auch einen Moment bis sich das schmerzhafte Gelenk eingelaufen hat. Der Verlauf ist mitunter phasenweise.
Phasen eines stabilen, schmerzarmen Intervalls wechseln mit schmerzhaften Phasen mit oder ohne speziellen Auslöser. Das Auftreten einer Arthrose ist abhängig vom Geschlecht und vom Alter. Ein weiterer Risikofaktor ist das (Über-)Gewicht. Auch kann eine Arthrose nach einer Verletzung des Kniegelenkes, im Rahmen einer Fehlstatik des Beines (O- oder X-Bein) oder einer systemischen Erkrankung wie z.B. Rheuma auftreten.
Sie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Turnstile. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Facebook. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Instagram. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von X. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen